
Pengertian dan awal mula Puyer
Puyer atau pulvis adalah salah satu bentuk sediaan obat yang biasanya didapat dengan menghaluskan atau menghancurkan sediaan obat tablet atau kaplet yang biasanya terdiri atas sedikitnya dua macam obat.
Alasan dibuatnya puyer adalah:
- pasien tidak bisa menelan tablet/pil/kapsul. biasanya pada pasien anak/balita
- tidak ada dosis yang sesuai pada sediaan yang ada. misalnya butuh paracetamol 100mg, sementara sediaan yang ada di pasaran 250mg dan 500mg.
- polifarmasi : jika pasien anak-anak mendapat obat lebih dari 1 macam
- tidak ada sediaan bentuk lain yang sesuai. misalnya bentuk syrup nya tida ada
- ekonomis. puyer relatif lebih murah daripada syrup.
Dalam pengobatan modern barat, pada awalnya puyer merupakan salah satu bentuk sediaan yang luas digunakan di seluruh dunia, terutama untuk penggunaan obat racikan atau campuran. Namun, dengan kemajuan teknologi, lambat laun sediaan puyer semakin jarang digunakan di seluruh dunia. Selain karena kemajuan teknologi yang menghasilkan berbagai bentuk sediaan obat baru yang lebih aman, mudah digunakan, dan nyaman bagi pasien, sediaan obat puyer dianggap bersifat kurang stabil. Dengan demikian, lebih mudah rusak, takaran kurang akurat, dan penggunaannya juga menimbulkan rasa kurang nyaman (pahit). FDA (Food and Drug Administration) sendiri sudah tidak merekomendasikan penggunaan puyer.
Penggunaan sediaan obat puyer dan sejenisnya di Indonesia sudah berlangsung lama sejak dahulu kala, jauh sebelum pengobatan modern hadir di sini. Jamu sebagai ramuan obat asli Indonesia sejak ratusan tahun lalu salah satu bentuk sediaannya adalah mirip puyer.
Sediaan obat puyer juga memiliki ”turunan”, yaitu sediaan obat kapsul dan obat sirup yang diracik atau dikemas sendiri oleh dokter atau apoteker dengan memasukkan puyer ke dalam cangkang kapsul atau mencampurkannya dengan sirup dan air. Biasanya bentuk yg dimasukkan kapsul lebih banyak digunakan pada anak yg besar juga digunakan pada pasien-pasien dewasa. Sebenarnya puyer ini hanya ada di negara berkembang bahkan ada yg bilang hanya ada di Indonesia
Keuntungan dan Kerugian Sediaan Puyer
A. Keuntungan
1. Dosis tepat
Terlepas dari banyaknya kekurangan dari puyer, menurut beberapa dokter puyer ini baik sebab dapat menggunakan dosis yang tepat sesuai dengan berat badan dan umur anak. Sehingga efeknya akan lebih tepat dan sesuai dengan fisik anak.
2. Mudah diminum
Anak-anak biasanya susah untuk meminum tablet atau kapsul, sehingga para dokter lebih sering meresepkan puyer, agar anak-anak mau meminum obat.
3. Lebih manjur
Kemanjuran disini disebabkan karena obat yang diminum sesuai dengan dosis menurut berat badan dan umur.
4. Mudah diserap
Suatu obat, misalnya berbentuk tablet. Saat masuk ke dalam tubuh, obat akan mengalami disintegrasi (pecah), lalu kemudian mengalami disolusi (larut). Dan untuk puyer, puyer tidak perlu mengalami disintegrasi lagi, tetapi akan langsung larut,diabsorpsi,dan disebar ke seluruh tubuh.
5. Harga lebih murah
Tetapi ternyata tidak juga, ada beberapa apotek yang mengatakan kalau obat dengan puyer akan lebih mahal daripada obat paten, sebab puyer terdiri dari berbagai macam obat, selain itu juga biaya untuk pembuatannya.
6. Mempermudah pasien meminum obat
Hal ini terutama apabila obat yang harus diminum pasien berjumlah banyak, maka saat dibuat puyer, pasien hanya perlu meminum 1 macam sediaan, karena semuanya sudah dicampur.
B. Kerugian
- membuat daftar obat yang dapat dibuat puyer atau tidak dapat dibuat puyer
- memberikan label/tanda pada kemasan sediaan obat tablet bahwa obat tersebut dapat atau terlarang untuk dijadikan puyer
- menetapkan standar minimal prosedur,tempat,dan peralatan pembuatan sediaan puyer/turunannya di apotek atau praktik dokter sehingga kebersihan dan ketepatan takarannya memenuhi standar.
- memberikan label pada kemasan sediaan obat puyer yang mencantumkan isi dan takaran obat yang terkandung, tanggal kedaluwarsa, cara penyimpanan, beserta nama dan alamat peraciknya.
- memberikan pendidikan berkelanjutan kepada dokter dan apoteker agar selalu memperhatikan interaksi obat dan efek samping saat meresepkan/meracik obat.
Alternatif Non-Puyer
- minta obat dalam bentuk sirup kepada dokter atau apoteker
- ajari anak meminum tablet atau kapsul
- lebih baik mencegah penyakit dengan meningkatkan sistem imunitas tubuh, daripada menghilangkan atau meredakan penyakit.
- minum antibiotik hanya untuk penyakit yang disebabkan karena bakteri, sebab meminum antibiotik terlalu banyak malah akan menurunkan sistem imunitas tubuh.
Interaksi Puyer dan Permasalahannya
Obat yang berinteraksi tidak hanya ada di Puyer tapi di segala macam jenis sediaan, tidak adil rasanya menghakimi puyer hanya karena mengetahui bahwa puyer terdiri dari berbagai zat obat di dalamnya. Bagaimana dengan yang mengkonsumsi obat beraneka ragam ?
Interaksi obat adalah tugas dokter untuk mencarikan obat yang tidak menyebabkan bahaya. Bila terjadi interaksi antara obat dan nekat diberikan juga , bukan karena sediaannya yang salah, tapi dokternya yang memberikannya tanpa kompetensi.
Dokter harus memahami benar jenis-jenis obat yang akan digunakan. Apakah obat dapat diberikan dalam bentuk puyer, apakah akan muncul interaksi obat antara yang satu dengan yang lainnya harus benar-benar dikuasai oleh dokter. Lebih baik lagi bila ikatan profesi dokter bisa menyusun suatu daftar mengenai obat-obat mana saja yang bisa dijadikan puyer, serta memberikan standar-standar minimal yang harus dipenuhi sebelum meresepkan atau meracik puyer. Apoteker juga wajib mengetahui standar-standar minimal peracikan puyer, termasuk prosedur, tempat, dan peralatan yang digunakan. bayi atau anak mencret setelah mengkonsumsi puyer?
Tidak adanya komunikasi yang baik antara dokter dan pasien itulah yang justru meresahkan sehingga menyebabkan tidak adanya lagi kepercayaan pasien terhadap dokter. Dokter tidak menceritakan dengan jelas mengenai penyakit serta rencana pengobatan terhadap pasien dan keluarganya, pasien juga takut, malu atau malas bertanya. Hal inilah yang akan banyak menimbulkan kegagalan dalam pengobatan terhadap pasien.
Oleh karena itu, sambil menunggu adanya kebijakan lebih lanjut mengenai kontroversi ini, alangkah baiknya kita memperbaiki hubungan antara dokter dan pasien menjadi lebih baik.
Peresepan obat puyer untuk anak di Indonesia sangat sering dilakukan karena beberapa faktor:
* Dosis obat dapat disesuaikan dengan berat badan anak secara lebih tepat
* Biayanya bisa ditekan menjadi lebih murah
* Obat yang diserahkan kepada pasien hanya satu macam, walaupun mengandung banyak komponen
Menurut Prof. Dr. dr. Rianto Setiabudi, Sp.FK dari Farmakologi FK-UI, peresepan obat puyer membawa risiko untuk pasien dan berbagai dampak negatif lainnya. Di negara maju, praktik ini sudah sangat berkurang karena factor tenaga medis dan interaksinya.
1. Kemungkinan kesalahan manusia dalam pembuatan obat racik puyer ini tidak dapat diabaikan, misalnya kesalahan menimbang obat, atau membagi puyer dalam porsi2 yang tidak sama besar. Kontrol kualitas sulit sekali dapat dilaksanakan untuk membuat obat racikan ini.
2. Stabilitas obat tertentu yang dapat menurun bila bentuk aslinya digerus, misalnya bentuk tablet salut selaput (film coated), tablet salut selaput (enteric coated), atau obat yang tidak stabil (misalnya asam klavulanat) dan obat yang higroskopis (misalnya preparat yang mengandung enzim pencernaan)
3. Toksisitas obat dapat meningkat, misalnya preparat lepas lambat bila digerus akan kehilangan sifat lepas lambatnya.
4. Waktu penyediaan obat lebih lama. Rata-rata diperlukan 10 menit untuk membuat satu resep racikan puyer, 20 menit untuk racikan kapsul, sedangkan untuk mengambil obat yang sudah jadi hanya perlu kurang dari 1 menit. Kelambatan ini berpengaruh terhadap tingkat kepuasan pasien terhadap
layanan di apotek.
5. Efektivitas obat dapat berkurang karena sebagian obat akan menempel pada blender/mortir dan kertas pembungkus. Hal ini terutama terjadi pada obat-obat yang dibutuhkan dalam jumlah kecil, misalnya puyer yang mengandung klopromazin.
6. Pembuatan obat puyer menyebabkan pencemaran lingkungan yang kronis di bagian farmasi akibat bubuk obat yang beterbangan ke sekitarnya. Hal ini dapat merusak kesehatan petugas setempat.
7. Obat racikan puyer tidak dapat dibuat dengan tingkat higienis yang tinggi sebagaimana halnya obat yang dibuat pabrik karena kontaminasi yang tak terhindarkan pada waktu pembuatannya.
8. Pembuatan obat racikan puyer membutuhkan biaya lebih mahal karena menggunakan jam kerja tenaga di bagian farmasi sehingga asumsi bahwa harganya akan lebih murah belum tentu tercapai.
9. Dokter yang menulis resep sering kurang mengetahui adanya obat sulit dibuat puyer (difficult-to compound drugs) misalnya preparat enzim.
10. Peresepan obat racik puyer meningkatkan kecenderungan penggunaan obat irasional karena penggunaan obat polifarmasi tidak mudah diketahui oleh pasien.
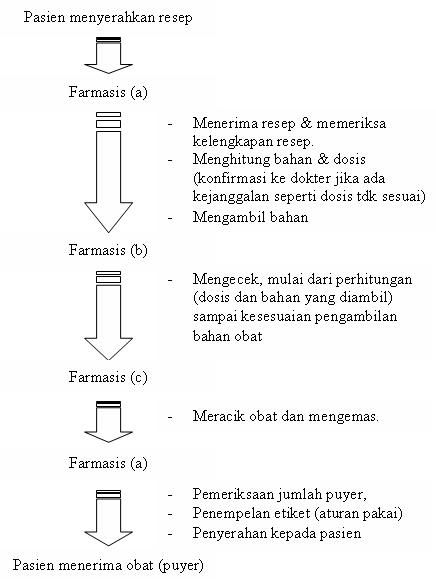
Alur Peracikan Obat di Apotek
Puyer yang biasa dibeli memang membutuhkan waktu yang agak lama untuk menunggunya karena memerlukan banyak prosedur dan perhitungan yang dilakukan oleh tenada farmasis. Oleh karena itu pasien memang harus bersabar. Berikut adalah alur peracikan puyer di apotek:
MEDICATION ERROR
Medication error (ME) merupakan kesalahan yang terjadi pada proses pengobatan yang sebenarnya dapat dicegah apabila faktor-faktor penyebab dapat diidentifikasi secara dini (Cohen, 1991). Medication error dapat terjadi pada fase prescribing, transcribing, dispensing dan administration.
Penelitian ini merupakan penelitian observasional-deskriptif yang dilakukan terhadap resep untuk anak-anak di 2 rumah sakit (RS I: n= 315, RS II: n=1051) dan 10 apotek (n=612) di Yogyakarta, yang diambil secara aksidental dilengkapi wawancara dengan dokter penulis resep serta apoteker penerima resep di rumah sakit. Hasil penelitian menunjukkan bahwa ketidaklengkapan resep yang banyak dijumpai adalah tidak tercantumnya berat badan (RS I: 65,71%; RS II: 100%; Apotek: 98,53%) dan umur pasien (RS I: 49,84%; RS II: 100%; Apotek: 14,05%). Faktor lain yang potensial yaitu adanya resep racikan dengan >3 jenis obat (RS I: 23,81%; RSII: 65,65%; Apotek: 3,43%) dan adanya aturan pakai yang tidak sesuai yaitu obat kausatif kombinasi obat simptomatika (RS I; 73,97%; RS II: 74,88%; Apotek: 73,37%).
Menurut dokter penyebab tidak lengkapnya penulisan resep adalah tingginya tingkat kesibukan dokter sehubungan dengan banyaknya pasien (rata-rata 60 pasien per dokter) dan format blanko resep tidak lengkap. Bagi dokter tidak ada masalah untuk memenuhi kelengkapan resep, bila diperlukan dan tidak mengganggu pelayanan. Menurut apoteker bahwa resep yang tidak lengkap
Medication error adalah suatu kesalahan dalam proses pengobatan yang masih berada dalam pengawasan dan tanggung jawab profesi kesehatan, pasien atau konsumen, dan seharusnya dapat dicegah (Cohen, 1991, Basse & Myers, 1998). Dalam Surat Keputusan Menteri Kesehatan RI Nomor 1027/MENKES/SK/IX/2004 disebutkan bahwa pengertian medication error adalah kejadian yang merugikan pasien, akibat pemakaian obat selama dalam penanganan tenaga kesehatan, yang sebetulnya dapat dicegah. Kejadian medication error dibagi dalam 4 fase, yaitu fase prescribing, fase transcribing, fase dispensing dan fase administration oleh pasien. Medication error pada fase prescribing adalah error yang terjadi pada fase penulisan resep. Fase ini meliputi: obat yang diresepkan tidak tepat indikasi, tidak tepat pasien atau kontraindikasi, tidak tepat obat atau ada obat yang tidak ada indikasinya, tidak tepat dosis dan aturan pakai. Pada fase transcribing, error terjadi pada saat pembacaan resep untuk proses dispensing, antara lain salah membaca resep karena tulisan yang tidak jelas, misalnya Losec® (omeprazole) dibaca Lasix® (furosemide), aturan pakai 2 kali sehari 1 tablet terbaca 3 kali sehari 1 tablet. Salah dalam menterjemahkan order pembuatan resep dan signature juga dapat terjadi pada fase ini. Error pada fase dispensing terjadi pada saat penyiapan hingga penyerahan resep oleh petugas apotek. Salah satu kemungkinan terjadinya error adalah salah dalam mengambil obat dari rak penyimpanan karena kemasan atau nama obat yang mirip atau dapat pula terjadi karena berdekatan letaknya. Selain itu, salah dalam menghitung jumlah tablet yang akan diracik, ataupun salah dalam pemberian informasi. Sedangkan error pada fase administration adalah error yang terjadi pada proses penggunaan obat. Fase ini dapat melibatkan petugas apotek dan pasien atau keluarganya. Error yang terjadi misalnya pasien salah menggunakan supositoria yang seharusnya melalui dubur tapi dimakan dengan bubur, salah waktu minum obatnya seharusnya 1 jam sebelum makan tetapi diminum bersama makan.
Menurut Cohen (1991) dari fase-fase medication error di atas, dapat dikemukakan bahwa faktor penyebabnya dapat berupa: 1) Komunikasi yang buruk, baik secara tertulis (dalam resep) maupun secara lisan (antar pasien, dokter dan apoteker). 2) Sistem distribusi obat yang kurang mendukung (sistem komputerisasi, sistem penyimpanan obat, dan lain sebagainya). 3) Sumber daya manusia (kurang pengetahuan, pekerjaan yang berlebihan). 4) Edukasi kepada pasien kurang. 5) Peran pasien dan keluarganya kurang. pasien, akibat pemakaian obat selama dalam penanganan tenaga kesehatan, yang sebetulnya dapat dicegah. Kejadian medication error dibagi dalam 4 fase, yaitu fase prescribing, fase transcribing, fase dispensing dan fase administration oleh pasien. Medication error pada fase prescribing adalah error yang terjadi pada fase penulisan resep. Fase ini meliputi: obat yang diresepkan tidak tepat indikasi, tidak tepat pasien atau kontraindikasi, tidak tepat obat atau ada obat yang tidak ada indikasinya, tidak tepat dosis dan aturan pakai. Pada fase transcribing, error terjadi pada saat pembacaan resep untuk proses dispensing, antara lain salah membaca resep karena tulisan yang tidak jelas, misalnya Losec® (omeprazole) dibaca Lasix® (furosemide), aturan pakai 2 kali sehari 1 tablet terbaca 3 kali sehari 1 tablet. Salah dalam menterjemahkan order pembuatan resep dan signature juga dapat terjadi pada fase ini. Error pada fase dispensing terjadi pada saat penyiapan hingga penyerahan resep oleh petugas apotek. Salah satu kemungkinan terjadinya error adalah salah dalam mengambil obat dari rak penyimpanan karena kemasan atau nama obat yang mirip atau dapat pula terjadi karena berdekatan letaknya. Selain itu, salah dalam menghitung jumlah tablet yang akan diracik, ataupun salah dalam pemberian informasi. Sedangkan error pada fase administration adalah error yang terjadi pada proses penggunaan obat. Fase ini dapat melibatkan petugas apotek dan pasien atau keluarganya. Error yang terjadi misalnya pasien salah menggunakan supositoria yang seharusnya melalui dubur tapi dimakan dengan bubur, salah waktu minum obatnya seharusnya 1 jam sebelum makan tetapi diminum bersama makan.
Menurut Cohen (1991) dari fase-fase medication error di atas, dapat dikemukakan bahwa faktor penyebabnya dapat berupa: 1) Komunikasi yang buruk, baik secara tertulis (dalam resep) maupun secara lisan (antar pasien, dokter dan apoteker). 2) Sistem distribusi obat yang kurang mendukung (sistem komputerisasi, sistem penyimpanan obat, dan lain sebagainya). 3) Sumber daya manusia (kurang pengetahuan, pekerjaan yang berlebihan). 4) Edukasi kepada pasien kurang. 5) Peran pasien dan keluarganya kurang.
Medication error yang terjadi pada fase apapun tentu merugikan pasien dan dapat menyebabkan kegagalan terapi, bahkan dapat timbul efek obat yang tidak diharapkan. Menurut Buck (1999), beberapa hal yang perlu diperhatikan oleh dokter dalam penulisan resep untuk anak-anak, yaitu: 1) Mengetahui kebutuhan terapi pasien, alergi obat, potensial interaksi obat. 2) Menuliskan berat badan anak. 3) Menggunakan nama generik. 4) Menghindari penggunaan singkatan nama obat. 5) Waspada terhadap peresepan obat yang “look alike” dan “sound alike”, contohnya Celebrex® dan Cerebyx®. 6) Menyesuaikan dosis dengan referensi yang terkini. 7) Pembulatan dosis dilakukan terhadap angka terdekat. 8) Untuk pecahan menggunakan angka nol di depan koma (contoh: ..,5 mg sebaiknya ditulis 0,5 mg ) dan menghindari angka nol dibelakang koma (contoh: 5,0 mg, cukup ditulis 5 mg). 9) Memeriksa ulang semua hitungan dan satuannya. 10) Menggunakan instruksi dosis yang spesifik, hindari instruksi semacam “prn” atau “ titrate”, 10) Menghindari order secara verbal. Hasil cohort study oleh Kozer, et al (2005) melibatkan 1532 peresepan pasien anak-anak di ICU 12 Rumah Sakit di Amerika yang disampling secara random, sekitar 10% di antaranya mengalami medication error yang terinci menjadi prescribing error (10.1%) dan drug administration error (3,9%). Medication error pada anak-anak merupakan kejadian yang penting, jika dibandingkan dengan kejadian pada dewasa maka potensi merugikannya tiga kali lipat. Dari studi terhadap 10788 peresepan pediatri, 616 potensial untuk terjadi error. Sejumlah 120 (19,5%) termasuk kategori sangat membahayakan, 115 (18,7%) potensial terjadi ADR (Adverse Drug Reaction), 5 kasus (0,8%) adalah ADR yang dapat dicegah. Sehubungan dengan hal tsb., ada tiga cara yang dinyatakan dapat mencegah medication error yaitu: 1) Penulisan resep oleh dokter secara Penerapan sistem komputerisasi untuk peresepan atau Computerized Physician Order Entry (CPOE) mempunyai potensial untuk menurunkan angka kejadian medication error (medication error rate / et al (2003), menunjukkan CPOE mampu menurunkan MER 40% lebih rendah dibanding kelompok kontrol (ratio=0,60; 95%, CI=0,48; 0,74) dengan total pasien 5786.
Berdasarkan laporan dari USP Medication Error Reporting Program, beberapa hal berikut dapat dilakukan ketika dokter menulis resep untuk mencegah salah interpretasi terhadap
penulisan resep, yaitu:
- Mencantumkan identitas dokter yang tercetak dalam kertas resep.
- Menuliskan nama lengkap obat (dianjurkan dalam nama generik), kekuatan, dosis dan bentuk sediaan.
- Nama pasien, umur dan alamat, juga berat badan dan nama orang tua untuk pasien anak (Katzung and Lofholm, 1997).
Dalam Surat Keputusan Menteri Kesehatan komputerisasi (76%). 2) Ward clinical pharmacist (81%). 3) Peningkatan komunikasi antar dokter, apoteker/perawat dan pasien (86%) (Fortescue et al, 2003).
RI Nomor 1027/MENKES/SK/IX/2004 disebutkan bahwa Apoteker harus memahami dan menyadari kemungkinan terjadinya kesalahan pengobatan (medication error) dalam proses pengobatan. Dalam pelayanan resep Apoteker harus melakukan skrining resep yang meliputi:
1) Persyaratan administratif
a. nama, SIP dan alamat dokter,
b. tanggal penulisan resep,
c. tanda tangan / paraf dokter penulis resep,
d. nama, alamat, umur jenis kelamin dan berat badan pasien,
e. nama obat, potensi, dosis dan jumlah yang diminta,
f. cara pemakaian yang jelas,
g. informasi lainnya).
2) Kesesuaian farmasetika
a. bentuk sediaan,
b. dosis,
c. potensi,
d. stabilitas,
e. inkompatibilitas,
3) Pertimbangan klinis
a. efek samping
b. alergi,
c. interaksi,
d. kesesuaian indikasi, dosis,
Untuk memudahkan cara pemakaian, pemberian terapi pada kelompok anak-anak memerlukan bentuk sediaan khusus, misal sirup atau puyer. Sayangnya, seringkali kemudahan cara pakai tidak mendukung ketepatan aturan pakai yang harus dipenuhi. Padahal, aturan pakai (signatura) sangat penting karena berkaitan dengan ketersediaan obat di dalam tubuh yang diperlukan untuk mencapai tujuan terapi. Sebagai contoh, untuk obat simtomatika seperti obat penurun panas, diperlukan hanya pada saat demam. Ketika suhu tubuh kembali ah dan waktu yang diperlukan terpenuhi. Jika kedua obat diberikan bersama dalam satu racikan puyer/sirup maka obat simtomatika akan terus terminum padahal sudah tidak diperlukan lagi. Keadaan itu akan dapat memicu timbulnya efek yang tidak diinginkan dan tentunya akan mempengaruhi keberhasilan terapi. Hal pasien, dan lain-lain).
d. kesesuaian indikasi, dosis,
Untuk memudahkan cara pemakaian, pemberian terapi pada kelompok anak-anak memerlukan bentuk sediaan khusus, misal sirup atau puyer. Sayangnya, seringkali kemudahan cara pakai tidak mendukung ketepatan aturan pakai yang harus dipenuhi. Padahal, aturan pakai (signatura) sangat penting karena berkaitan dengan ketersediaan obat di dalam tubuh yang diperlukan untuk mencapai tujuan terapi. Sebagai contoh, untuk obat simtomatika seperti obat penurun panas, diperlukan hanya pada saat demam. Ketika suhu tubuh kembali ah dan waktu yang diperlukan terpenuhi. Jika kedua obat diberikan bersama dalam satu racikan puyer/sirup maka obat simtomatika akan terus terminum padahal sudah tidak diperlukan lagi. Keadaan itu akan dapat memicu timbulnya efek yang tidak diinginkan dan tentunya akan mempengaruhi keberhasilan terapi. Hal pasien, dan lain-lain).


Tidak ada komentar:
Posting Komentar